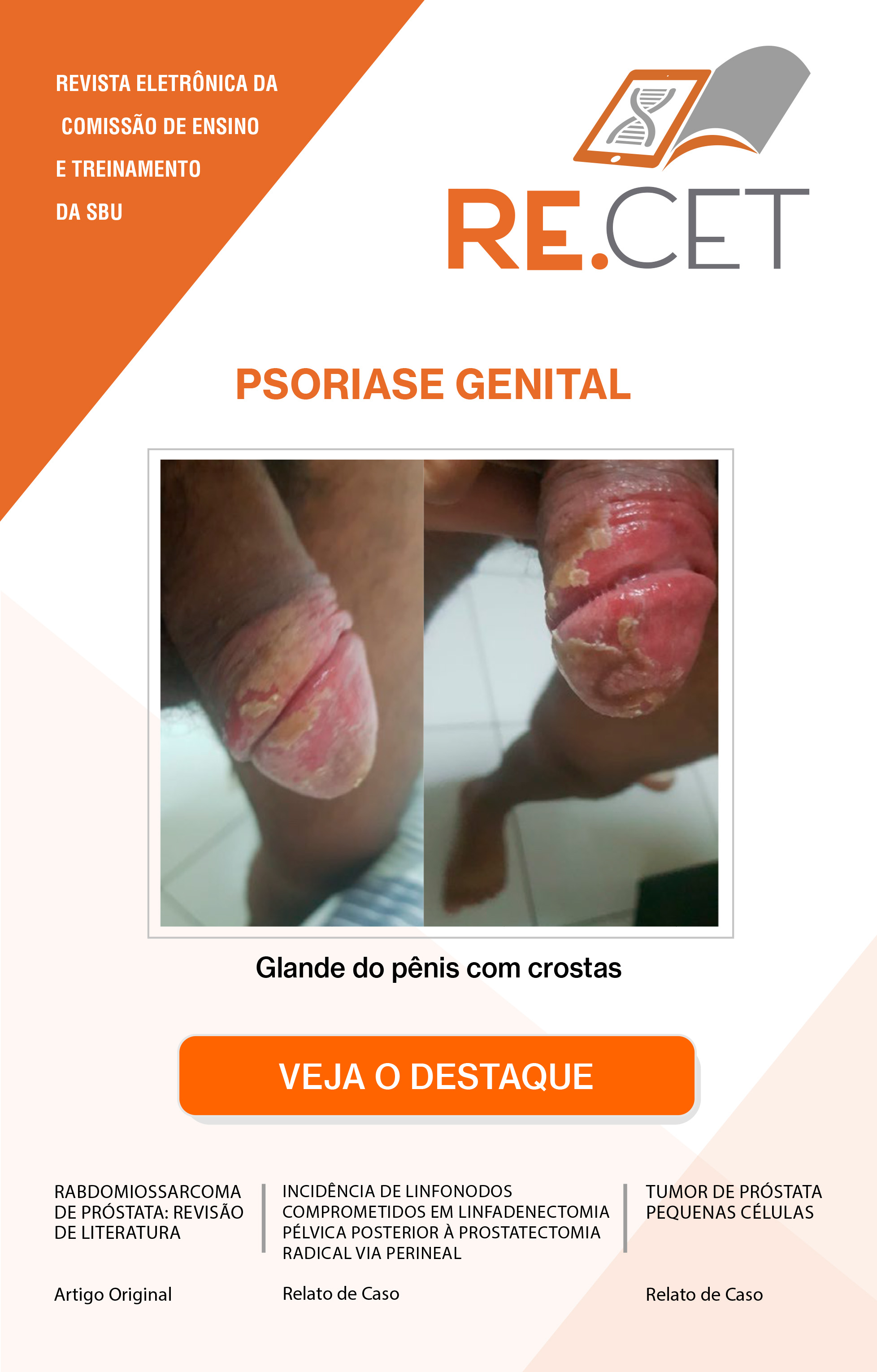
Incidência de linfonodos comprometidos em linfadenectomia pélvica posterior à prostatectomia radical via perineal
DOI:
https://doi.org/10.55825/RECET.SBU.069Palavras-chave:
Câncer de próstata, Linfadenectomia, Prostatectomia radical perinealResumo
Introdução: Avaliar a incidência de linfonodos positivos em pacientes submetidos a prostatectomia radical via perineal (PTR), cujo Gleason escore (GS) da peça foi > 4 + 3, sendo a linfadenectomia pélvica realizada em um segundo tempo, e se o PSA < 0.2 ng/ml no pós-operatório é preditivo de ausência de metástase linfática.
Métodos: Estudo retrospectivo observacional de banco de dados institucional, no período de junho de 2011 a outubro de 2018. Foram realizadas 67 PTR nas quais o GS da biópsia era menor que 4 + 3 e o da peça foi maior ou igual. Foram avaliados os pacientes com e sem comprometimento linfonodal e o comportamento do PSA destes no trigésimo pós-operatório.
Resultados: No pré-operatório da PTR tínhamos 17 pacientes de baixo risco e 50 de risco intermediário, segundo a classificação de D’Amico. Desses, 51 tinham PSA < 0.2 ng/ml e 16 tinham PSA > 0.2 ng/ml, 30 dias após a PTR. No total foram ressecados 759 linfonodos, dos quais 25 estavam comprometidos, num total de 11 pacientes com metástase linfonodal (pN1). Comparando os 11 pacientes pN1, 5 tinham PSA < 0.2 ng/ml e 6 tinham PSA > 0.2 ng/ml. Assim, dentro do grupo com PSA < 0.2 ng/ml, aproximadamente 10% eram pN1.
Conclusão: Aproximadamente 10% dos pacientes com GS da peça cirúrgica > a 4 + 3 eram pN1, mesmo com PSA pós PTR < 0.2 ng/ml, ou seja, PSA pós-operatório < 0.2 ng/ml após 30 dias da PTR não é preditivo de ausência de comprometimento de linfonodos.
Referências
2 – Borley N, Feneley MR. Prostate cancer: diagnosis and staging. Asian J Androl. 2009; 11 (1): 74-80.
3 – Tulsyan S, Das CJ, Tripathi M, Seth A, Kumar R, Bal C. Comparison of 68 Ga-PSMA PET/CT and multiparametric MRI for staging of high-risk prostate cancer68Ga-PSMA PET and MRI in prostate cancer. Nucl Med Commun 2017; 38: 1094.
4 – Mottet N, Van den Bergh RCN, Briers E, Bourke L, Cornford P, De Santis M, et al. EAU guidelines on prostate cancer. Part 6: treatment. Eur Urol 2018; 9: 36.
5 – Leyh-Bannurah SR, Budaus L, Zaffuto E, Pompe RS, Bandini M, Briganti A, et al. Adherence of pelvic lymph node dissection recommendations according to the National Comprehensive Cancer Network pelvic lymph node dissection guideline and the D’Amico lymph node invasion risk stratification. Urol Oncol 2018; 36: 17-81.
6 – Heidenreich A, Bellmunt J, Bolla M, Joniau S, Mason M, Matveev V, et al. EAU guidelines on prostate cancer. Part 1: screening, diagnosis and treatment of clinically localised disease. Eur Urol 2011; 59: 61-71.
7 – Briganti A, Chun FK, Salonia A, Gallina A, Zanni G, Scattoni V, et al. Critical assessment of ideal nodal yeld at pelvic lymphadenectomy to accurately diagnose prostate cancer nodal metastasis in patients undergoing radical retropubic prostatectomy. Urology 2007; 69: 147-51.
8 – Masterson TA, Bianco FJ Jr, Vickers AJ, DiBlasio CJ, Fearn PA, Rabbani F, et alThe association between total and positive lymph node counts, and disease progression in clinically localized prostate cancer. J Urol 2006; 175: 1320-4.
9 – Briganti A, Chun FK, Salonia A, Gallina A, Zanni G, Scattoni V, et al. Validation of a nomogram predicting the probability of lymph node invasion among patients undergoing radical prostatectomy and na extended lymphadenectomy. Eur Urol 2006; 49: 1019-27.
10 – Allaf ME, Palapattu GS, Trock BJ, Carter HB, Walsh PC. Anatomical extent of lymph node dissection: impact on men with clinically localized prostate cancer. J Urol 2004; 172: 1840-4.
11 – Touijer K, Rabbani F, Otero JR, Secin FP, Eastham JA, Scardino PT, et al. Standard versus limited pelvic lymph node dissection for prostate cancer in patients with a predicted probability of nodal metastasis greater than 1%. J Urol 2007; 178: 120-4.
12 – Heidenreich A, Varga Z, Von Knobloch R. Extended pelvic Lymphadenectomy in patients undergoing radical prostatectomy: high incidence of lymph node metastasis. J Urol 2002; 167: 1681-6.
13 – Golimbu M, Morales P, Al-Askari S, Brown J. Extended pelvic lymphadenectomy for prostate cancer. J Urol 1979; 121: 617-20.
14 – Burkhard FC, Schumacher MC, Studer UE. An extended pelvic lymph-node dissection should be performed in most patients if radical prostatectomy is truly indicated. Nat Clin Pract Urol 2006; 3: 454-5.
15 – Bader P, Burkhard FC, Markwaldes R, Studer UE. Is a limited lymph node dissection na adequatestaging procedure for prostate cancer? J Urol 2002; 168: 514-8.
16 – Mattei A, Fuechsel FG, Bhatta Dhar N, Warncke SH, Thalmann GN, Krause T, et al. The template of the primary lymphatic landing sites of the prostate should be revisited: results of a multimodality mapping study. Eur Urol 2008; 53: 118-25.
Downloads
Publicado
Como Citar
Edição
Seção
Licença
Copyright (c) 2025 Recet

Este trabalho está licenciado sob uma licença Creative Commons Attribution-NonCommercial 4.0 International License.